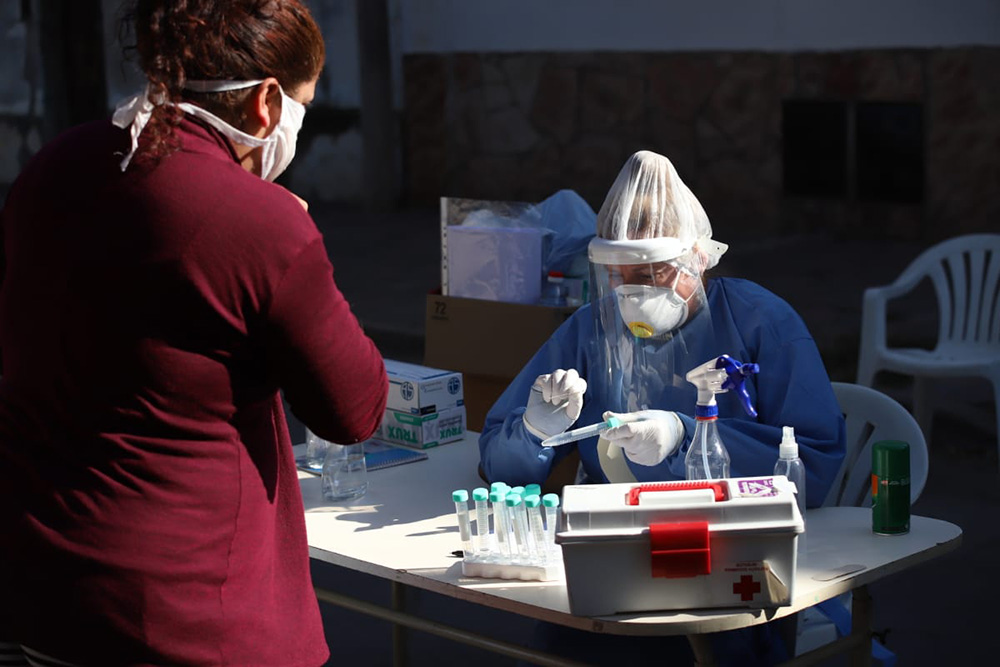
El Instituto de Salud Carlos III de España recoge el conocimiento adquirido sobre el SARS-CoV-2 en un informe presentado recientemente y publicado por la Agencia Sinc.
El nuevo informe explica qué sabemos hoy del nuevo virus sobre epidemiología, diagnóstico, prevención, manifestaciones clínicas, factores de riesgo, y posibles tratamientos.
El primer caso conocido de infección por el nuevo coronavirus se notificó el pasado 31 de diciembre de 2019 en la ciudad china de Wuhan. Desde las primeras investigaciones se observó que el posteriormente denominado SARS-CoV-2 es un virus similar a otros coronavirus ya conocidos, pero con características específicas.

El origen exacto del SARS-CoV-2 no se ha podido develar aún, aunque sí se sabe que la transmisión a las personas llegó desde un animal, quizás directamente desde un murciélago o mediante la infección de una especie intermedia, como ocurre en el SARS y el MERS.
Fue en enero cuando comenzaron a secuenciarse los primeros genomas del virus.
Al igual que todos los virus, el SARS-CoV-2 ha ido sufriendo pequeñas variaciones genéticas, algo que siempre sucede cuando los virus van generando copias de su genoma en el proceso de infección.
Hoy se sabe que no muta en exceso, aunque dada su diseminación pandémica es necesario realizar una vigilancia estrecha de estas mutaciones y analizar si estas variantes pueden alterar la evolución, extensión o gravedad de la pandemia.
Un ejemplo de ello es la detección de la variante VUI 202012/01, descrita recientemente en Reino Unido, y que se asocia a un posible aumento de la transmisión aún no confirmado. Por el momento no se ha determinado que las mutaciones del virus adquiridas ahora hayan aumentado su letalidad.
El hecho de que se seleccionen variantes con ventajas evolutivas, como una posible mayor transmisibilidad, es un proceso natural. Una investigación realizada por científicos del Instituto de Salud Carlos III (ISCIII) publicada en noviembre concluyó que las variantes genéticas más frecuentes del SARS-CoV-2 al principio de la epidemia acabaron siendo sustituidas por otras variantes virales caracterizadas por presentar la mutación D614G, que se asocia a mayor capacidad de transmisión.
CÓMO SE TRANSMITE
Las vías de contagio son también similares a las descritas para otros coronavirus. Se reconocen distintas formas que todavía se siguen estudiando: la principal son las secreciones de personas infectadas, principalmente por transmisión aérea, producida al hablar, toser o estornudar, por lo que el uso de mascarillas se ha convertido en uno de los principales métodos de contener su dispersión.
La infección también se puede transmitir por contacto con objetos contaminados con estas secreciones, seguido del contacto con la mucosa de la boca, la nariz o los ojos, razón por la cual la higiene de manos es otro de los métodos preventivos más recomendados desde el inicio de la pandemia.
La ventilación de espacios cerrados y el evitar interiores se han ido sumando en los últimos meses a las demás recomendaciones para prevenir el contagio
La transmisión aérea del virus –lo que conocemos como aerosoles– es una forma de transmisión cuya importancia se ha destacado en los últimos meses, tras hallarse evidencias de que partículas con SARS-CoV-2 pueden permanecer suspendidas en el aire. Por ello, la ventilación de espacios cerrados y la recomendación de evitar interiores en la medida de lo posible se han ido sumando en los últimos meses a los demás consejos para evitar el contagio.
PRUEBAS DIAGNÓSTICAS
La prueba más fiable para el diagnóstico microbiológico de la covid-19 es la denominada PCR (reacción en cadena de la polimerasa). Esta técnica detecta el virus en una muestra respiratoria, principalmente mediante un exudado nasofaríngeo u orofaríngeo, y determina con una muy alta sensibilidad y especificidad si una persona está o no infectada.
Por otro lado, la detección de antígenos mediante test rápidos ha ganado protagonismo en los últimos meses; se trata de una prueba que permite identificar proteínas del virus con mayor rapidez que la PCR y en el lugar de atención al paciente.
También se dispone de pruebas serológicas, que permiten detectar anticuerpos frente al coronavirus con una muestra de sangre; es decir, dan información sobre si una persona ya ha pasado la infección. Por lo general, los organismos internacionales desaconsejan su uso como herramienta diagnóstica, ya que los anticuerpos tardan varios días, incluso semanas, en aparecer y son detectables durante meses, lo que dificulta la interpretación de los resultados. Sin embargo, pueden ser muy útiles en estudios de seroprevalencia, en investigación, en ensayos clínicos y en el seguimiento de la eficacia de vacunas.
SÍNTOMAS Y RESPUESTA INMUNITARIA
Con respecto a la sintomatología, el SARS-CoV-2 no causa los mismos síntomas en todas las personas y, de hecho, muchas no desarrollan ningún síntoma; son las personas asintomáticas, pero que pueden transmitir la infección. Quienes sí desarrollan sintomatología pueden presentarla de forma múltiple y variable.
Aunque la mayoría de los casos son leves, aproximadamente en un 15-20 % de casos la enfermedad se agrava y su desarrollo puede provocar diferentes cuadros clínicos, incluso la muerte.

Tos, dolor de garganta, fiebre, anosmia (pérdida del olfato), ageusia (pérdida del gusto), dolor muscular, dolor de cabeza, dificultad respiratoria y diarrea son algunos de los síntomas más comunes; pero las personas infectadas no necesariamente desarrollan todos estos síntomas, que pueden aparecer de forma aislada y con diferente intensidad, o no aparecer en ningún momento. El contagio se puede producir desde antes de que comience la sintomatología, que cuando aparece suele iniciarse pocos días después de la infección.
Aproximadamente en un 15-20 % de casos la enfermedad se agrava y su desarrollo puede provocar diferentes cuadros clínicos. Los problemas respiratorios son las más comunes y pueden derivar hacia una fase crítica, que en un pequeño porcentaje de casos (en torno al 1 %) puede provocar la muerte.
Normalmente el sistema inmunitario es capaz de controlar el virus antes de que se extienda por el organismo, evitando que llegue a los pulmones. En el caso del SARS-CoV-2, el denominado sistema del interferón ofrece una respuesta eficaz en las primeras fases de la infección, que permitiría bloquear la diseminación del virus y conceder al organismo el tiempo necesario para la generación de una respuesta inmunitaria más específica y potente.
En una segunda fase se ponen en marcha los mecanismos de inmunidad específica –anticuerpos y linfocitos– que generan una respuesta muy potente y específica frente al virus, que consigue controlar la infección en la mayoría de los casos. Sin embargo, en algunos pacientes también se produce una reacción inmunitaria excesiva o mal regulada, que puede contribuir al desarrollo de síntomas graves.
La incidencia y gravedad de la infección se puede relacionar con la presencia de diferentes comorbilidades (existencia de otras enfermedades previas), pero hay que tener en cuenta otros posibles factores, como el tabaquismo, la obesidad, la respuesta inmunitaria y factores genéticos. Por último, como en todas las epidemias, la población socialmente más vulnerable puede verse más afectada por sus condiciones de vida (riesgo de exclusión, acceso al sistema, motivos socio-sanitarios y laborales…).
FALTA DE TRATAMIENTOS EFECTIVOS
Apenas se dispone de tratamientos específicos efectivos contra la covid-19. Las estrategias de reposicionamiento de fármacos, que consisten en utilizar fármacos útiles en otras enfermedades, no han resultado exitosas, por lo que se necesitarán fármacos específicamente desarrollados frente a distintas dianas de SARS-CoV-2 que complementen la acción de las vacunas.
(Foto: Sharon McCutcheon / Unsplash).
Dos grandes estudios multicéntricos –Solidarity, promocionado por la OMS, y Recovery, realizado en Reino Unido– han analizado en distintas ramas la eficacia de diferentes opciones terapéuticas y son los que han aportado datos más robustos. Los corticoides son los únicos fármacos que parecen haber demostrado cierta utilidad para luchar contra la infección, al permitir reducir la mortalidad en pacientes graves, aunque su eficacia es aún objeto de investigación.
Las estrategias de reposicionamiento de fármacos no han resultado exitosas, por lo que se necesitarán fármacos específicamente desarrollados frente al SARS-CoV-2 que complementen a las vacunas
La experiencia con fármacos antivirales utilizados previamente en otras patologías no ha demostrado resultados positivos. Remdesivir, un fármaco desarrollado frente al Ébola, mostró eficacia limitada en determinados grupos de pacientes, pero otros estudios no han confirmado un beneficio claro, por lo que actualmente la OMS desaconseja su uso por falta de evidencia.
Otro fármaco con los principios activos lopinavir y ritonavir, inhibidor de la proteasa frente al VIH, tampoco ha demostrado eficacia; y la hidroxicloquina, a pesar del entusiasmo mediático inicial, no ha mostrado actividad en cualquier grupo de pacientes con covid-19.
Fuente: Agencia SINC.